Prenant différents aspects et touchant autant la peau que les muqueuses, les verrues sont retrouvées à tous les âges de la vie. Retour sur les caractéristiques de ces excroissances bénignes ou potentiellement dangereuses avec la Doctoresse Laurence Toutous-Trellu.
Quels sont les différents types de verrues rencontrés et comment se transmettent-elles?
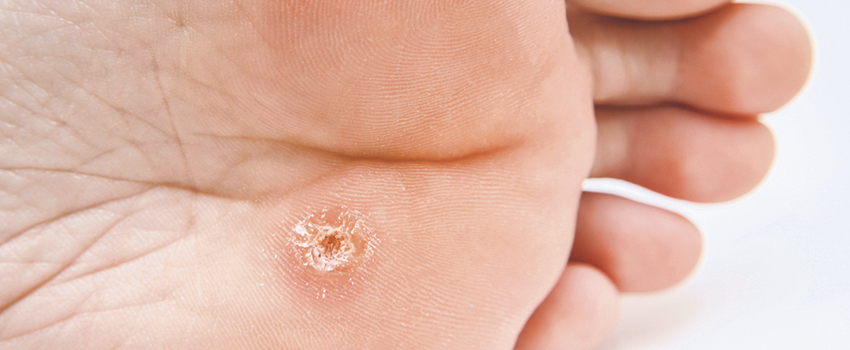
Laurence Toutous-Trellu : Une verrue est une réaction cutanée superficielle due au virus du papillome humain ou HPV (Human Papilloma Virus). Ce virus est très ubiquitaire puisqu’il existe une centaine de sous-types différents. Les verrues les plus fréquentes sont celles qui apparaissent au niveau des mains et des pieds : on les appelle les verrues vulgaires. On distingue aussi les verrues de type papillome bénin : elles sont souvent dispersées et peuvent apparaître sur tout le tégument. Enfin, on retrouve les verrues génitales (condylomes), anales et oropharyngées (région de la gorge). Ces verrues sont différentes dans leur présentation, mais aussi dans leur sous-type biologique. Les verrues se transmettent par contact direct d’homme à homme ou par contact avec des surfaces sur lesquelles le virus est présent.
Pouvez-vous nous expliquer les enjeux de la vaccination contre le papillomavirus?
L. T.-T. : Le programme vaccinal du HPV, lancé initialement en 2007, a pour objectif de prévenir la survenue du cancer du col de l’utérus et visait essentiellement les papillomavirus génitaux. Deux vaccins sont commercialisés, l’un protège contre les 2 sous-types les plus à risque de produire un cancer, l’autre contre 4 types de virus : le HPV 6, 11, 16, et 18. Cette année, un nouveau vaccin va être commercialisé : il visera désormais 9 sous-types du HPV, qui ont un potentiel carcinogène. L’enjeu de la prévention du cancer anal et de celui de la région de la gorge est également porté par ce vaccin, puisque l’on a observé que les filles et les garçons étaient également porteurs d’un type de HPV qui favorisait le risque de cancers dans ces régions anatomiques. Si on veut jouer un rôle préventif auprès de toute la population et limiter la propagation de ces virus, il est fortement recommandé aux jeunes garçons aussi de se faire vacciner. Afin d’obtenir une couverture vaccinale optimale dans tous les cantons suisses, une meilleure sensibilisation de l’opinion sur les vaccins et l’intégration dans le programme de santé scolaire serait souhaitable.
Quels sont les facteurs favorisant la survenue des verrues?
L. T.-T. : En général, quand le système immunitaire est affaibli, le virus a plus de liberté pour faire sa place et les personnes sont plus sujettes à développer des verrues. Ensuite, les peaux abîmées, les peaux sèches et les zones de frottement sont des facteurs favorisant la survenue de verrues. Par exemple, chez les enfants qui se mouchent beaucoup, nous observons des contaminations par contiguïté autour du nez. Autre facteur mécanique à risque : le rasage, qui amplifie la dispersion de plaques de condylomes. Dans ce cas de figure, la personne se contamine via un rasoir préalablement infecté par le HPV ou en déplaçant, par essuyage, le virus présent initialement sur sa peau. Le soleil, et donc les UV, peut également entraîner, chez certaines personnes, l’éruption de papillomes viraux ayant un aspect de verrues planes très discrètes. Enfin, sur les surfaces humides et très fréquentées par les personnes pieds nus, comme à la piscine ou dans les douches collectives, la dispersion et la transmission du virus est favorisée. Ce qu’il faut savoir, c’est que le portage du virus est universel et que tout le monde ne développe pas forcément des verrues. Pour se protéger et protéger les autres, il est donc vivement conseillé de porter des sandales dans des lieux publics humides.
Quels sont les traitements curatifs?
L. T.-T. : Une verrue vulgaire peut partir naturellement entre neuf mois à deux ans après son apparition. Cependant, si elle est récalcitrante et reste gênante pour le patient, d’un point de vue esthétique ou fonctionnel, il est conseillé de suivre, pendant au moins un mois, un traitement ambulatoire à base de crème kératolytique qui enlève la corne en excès ou de crème modifiant l’immunité locale. Enfin, si ce traitement ne fonctionne pas ou si la verrue est trop épaisse, il est possible de réaliser, en cabinet, un traitement médico-chirurgical. On procédera à un curetage chirurgical, à une cryothérapie (application d’azote liquide) ou encore, à l’application d’un agent chimique concentré.
Que faire si une verrue est égratignée?
L. T.-T. : Les verrues ont une propension à saignoter naturellement lorsqu’elles ne sont plus protégées par la corne et c’est le cas pendant les traitements ambulatoires à base de crème. On va donc la désinfecter, la sécher et la protéger avec un pansement. Cependant, si elle est égratignée et qu’il persiste une douleur importante, il faut consulter un dermatologue.
Quelles sont les innovations liées à la prise en charge des verrues?
L. T.-T. : Pour les verrues vulgaires, le développement de nouveaux médicaments reste encore perfectible étant donné que nous observons encore trop de récidives. Aussi, il est bon de rappeler que le traitement au laser, qui suscite souvent un fort engouement dans la population, n’est pas plus efficace qu’un curetage ou qu’un traitement à base d’azote liquide. Quant aux verrues génitales, anales et de la gorge, l’innovation thérapeutique clef est celle du vaccin luttant contre 9 types de HPV potentiellement carcinogènes. Il s’agit donc d’une mesure préventive contre des cancers particulièrement sévères quand ils sont déclarés. L’acceptation de cette vaccination est possible avec les années d’expérience positive actuelle et la continuité des programmes de santé publique.

Propos recueillis par :
Julie Paysant | Contenu & Cie
[layerslider id= »2″]